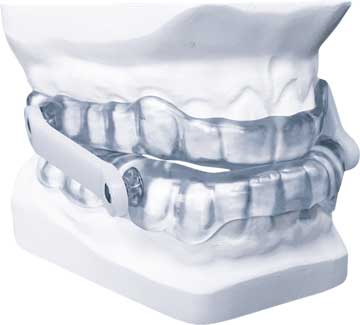
Qu’est-ce qui caractérise le syndrome d’apnée du sommeil ?
L’apnée du sommeil se caractérise par une répétition d’arrêts respiratoires involontaires survenant pendant le sommeil. Une apnée est considérée si l’arrêt total de l’air persiste un minimum de 10 secondes mais il peut aller au-delà d’une minute. Les médecins parlent également d’hypopnées qui consistent en une réduction de l’afflux d’air dans les poumons d’au moins 30% entrainant une baisse d’au moins 4% du taux d’oxygène dans le sang.
On distingue deux types d’apnées du sommeil :
- L’apnée obstructive du sommeil (SAOS) est le cas le plus répandu. Ce type d’apnée est dû à un relâchement de la langue ainsi que des muscles de la gorge qui se détendent et s’affaissent sur les voies respiratoires. Le passage de l’air est ainsi totalement bloqué.
- L’apnée du sommeil centrale est quant à elle causée par un dysfonctionnement du cerveau qui n’envoie plus l’ordre de respirer.
On considère que l’apnée est pathologique s’il survient plus de 5 arrêts respiratoires par heure. Au-delà de 15 arrêts par heure on parle d’apnée modérée et d’apnée sévère au-delà de 30/h.

On parlera également de Syndrome d’Apnée Obstructive du Sommeil si le taux d’apnées et d’hypopnées (IAH) dépasse 5/heure et est associé à des symptômes comme une somnolence, des sensations d’étouffement ou en présence de pathologies cardiovasculaires associées.
Qui est concerné par l’apnée du sommeil ?
L’apnée du sommeil peut concerner tout le monde, les enfants, les adultes, les personnes en surpoids ou de faible corpulence. Il existe différentes estimations du nombre de personnes touchées par l’apnée du sommeil. Selon la plus récente et large étude épidémiologique publiée sur cette pathologie 1, l’apnée du sommeil concerne 49% des hommes et 23% des femmes d’âge moyen à avancé.

Quel facteur favorise l’apparition de l’apnée du sommeil ?
Pendant le sommeil, les apnées ne surviennent pas de manière homogène mais de préférence dans certaines positions (sur le dos). Ainsi on estime que les apnées ne surviennent qu’en position dorsale chez 27% des patients apnéiques. Les apnées surviennent également de préférence dans certains stades de sommeil (sommeil paradoxal) ce qui est probablement du au fait que, pendant cette phase du sommeil, les muscles du pharynx se relâchent davantage, ce qui favorise l’obstruction des voies aériennes à l’origine du ronflement et de l’apnée.
Le sexe masculin, l’âge et l’obésité sont les facteurs de risque les plus importants prédisposant aux troubles respiratoires nocturnes. Par exemple la fréquence de l’apnée modérée (IAH>15/h) passe de 28% chez les 40-60 ans à 48% chez les 60-80 ans. Cette augmentation semble être due à la perte de tonicité musculaire liée à l’âge et est particulièrement importante chez les femmes en raison de la ménopause qui provoque un affaissement des tissus du pharynx. L’obésité a également un impact important avec une fréquence de l’apnée du sommeil 2,8 fois plus importante chez les personnes en surpoids (IMC > 30). En effet en cas de surpoids les tissus graisseux infiltrent davantage les muscles du pharynx ce qui entraine une perte de tonicité et favorise leur affaissement et l’obstruction des voies aériennes.
Certaines caractéristiques anatomiques jouent également un rôle important dans la survenue d’apnée obstructive du sommeil. Par exemple la rétro mandibulie (mâchoire inférieure en retrait) entraine un déplacement de la langue vers le pharynx. De même une langue volumineuse (macroglossie), des amygdales hypertrophiées ou un voile du palais très long favorisent l’obstruction des voies aériennes et l’apparition d’évènements obstructifs à l’origine de l’apnée du sommeil et du ronflement.
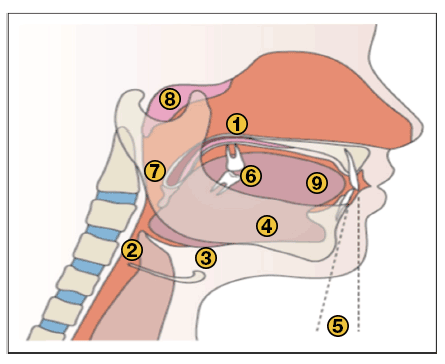

En dehors de ces facteurs physiologiques il existe aussi des facteurs exogènes comme la prise d’alcool, d’antidépresseurs ou de tabac qui vont favoriser le relâchement des tissus et augmenter le risque d’obstruction du passage de l’air.
Quelles sont les conséquences de ce trouble du sommeil ?
Le syndrome d’apnées obstructives du sommeil est une pathologie qui peut avoir de sérieuses conséquences. Les épisodes répétés d’apnées-hypopnées entrainent en effet une baisse du taux d’oxygène et une fragmentation du sommeil qui activent de nombreux mécanismes (stress oxydant, inflammation des tissus) à l’origine de conséquences cardiovasculaires et métaboliques graves.
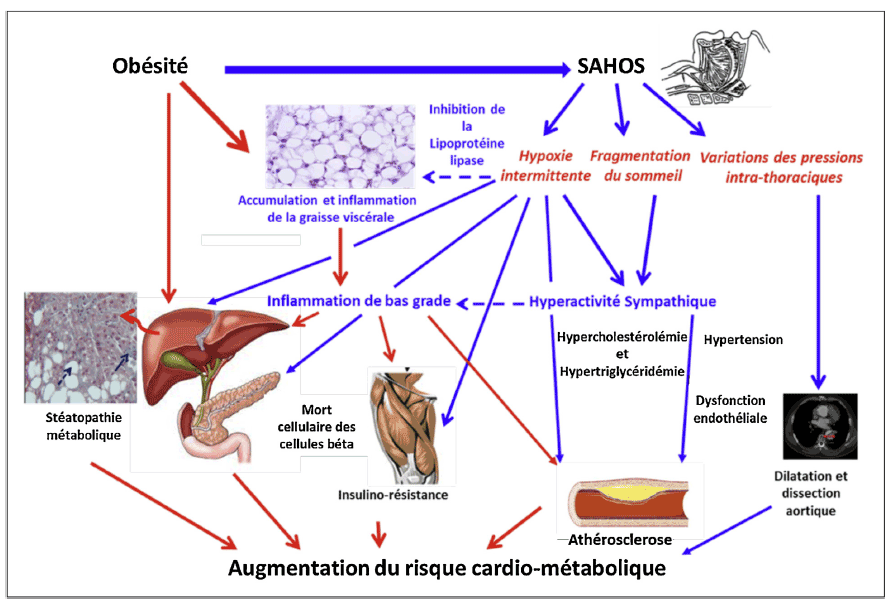
Chez l’adulte, l’apnée du sommeil est associée à plusieurs pathologies significatives :
- Risque d’hypertension multiplié par 5, et 40% des hypertendus souffriraient d’apnée
- Risque d’insuffisance coronarienne multiplié par 5
- Risque de fibrillation auriculaire multiplié par 4
- Risque de tachycardie ventriculaire multiplié par 3
- Risque d’AVC augmenté de 60%, et 60% des personnes concernées souffrent d’apnée du sommeil
- Risque de cancer multiplié par 4,8 dans les cas sévères
- Risque de diabète de type 2, 2 fois plus fréquent chez les ronfleurs et 4 fois plus chez les apnéiques
- Risque de maladie d’Alzheimer qui apparait 10 ans plus tôt chez les ronfleurs et apnéiques
- Risque de dépression multiplié par 1,6 à 2,6 selon la gravité des apnées
- Risque d’accidents de la route et du travail multiplié par 5 dans le cas d’apnée à cause de la baisse de vigilance liée au manque de sommeil.
Au-delà de ces conséquences pouvant entrainer une mort prématurée il y a également de nombreux symptômes invalidants qui altèrent la qualité de vie physique, sociale et mentale :
- Fatigue et somnolence
- Changement d’humeur, dépression
- Difficultés de concentration
- Troubles de la mémoire
- Troubles de la libido
Chez l’enfant l’apnée du sommeil est aussi associée à des troubles de l’apprentissage et de la croissance.
Tous cela entraîne un coût pour la santé les patients apnéiques non traités 2 fois plus important car ils ont plus d’hospitalisations, de consultations médicales et de traitements médicamenteux.
Ce coût est également important en raison de la baisse de productivité au travail et de l’augmentation des accidents de travail. Ainsi l’Académie Américaine de Médecine du Sommeil a évalué à 87 milliards de dollars le coût en productivité perdue aux USA en raison d’une apnée du sommeil non traitée.
Malgré son impact néfaste, ce syndrome d’apnée du sommeil est trop souvent négligé, ses symptômes paraissant légers ou sans dangers et 75% des cas de troubles respiratoires du sommeil ne sont pas diagnostiqués.
Comment dépister l’apnée du sommeil ?
Plusieurs signes et symptômes doivent alerter et conduire à effectuer un examen diagnostique.
Dans la journée il faut s’inquiéter si l’on constate certains signes comme une fatigue ou somnolence, des changements d’humeur, une dépression, des difficultés de concentration ou troubles de la mémoire, un mal de tête le matin.
D’autres signes se constatent davantage le soir ou la nuit comme un ronflement chronique, des suffocations, un réveil avec sensation d’étouffement, le fait d’uriner plusieurs fois par nuit, des sueurs nocturnes ou encore des troubles de la libido.
Des questionnaires de dépistage peuvent également aider à identifier un risque d’apnée du sommeil. Les plus reconnus par la communauté médicale sont sans doute le questionnaire de Berlin accessible ici et le test STOP BANG
Si plusieurs de ces signes sont constatés il faut impérativement prendre rendez-vous pour effectuer un diagnostic d’apnée du sommeil.
Comment effectuer le diagnostic de l’apnée du sommeil ?
Le diagnostic est une opération simple, sans douleur et remboursée par l’assurance maladie. Il suffit de prendre rendez-vous chez un spécialiste. Il peut s’agir de médecins ORL, Pneumologue, Cardiologue, Généraliste, etc. Le sommeil du patient sera alors enregistré en laboratoire ou à domicile.
Il est possible de trouver un médecin spécialiste en suivant cette procédure :
- Aller sur le site http://annuairesante.ameli.fr/
- Cliquer sur : Je recherche un professionnel de santé
- Préciser l’acte : Exploration du sommeil
- Puis indiquer la ville ou le département recherché
Ces médecins peuvent utiliser 2 techniques qui sont remboursées par la sécurité sociale : la polygraphie ou polysomnographie.
Quels sont les traitements recommandés pour traiter l’apnée du sommeil ?
Dans le commerce il existe une myriade de traitement contre le ronflement et l’apnée du sommeil et il est parfois difficile de s’y retrouver. Malheureusement beaucoup ne fonctionnent pas et seuls quelques-uns des traitements proposés ont des résultats prouvés et sont reconnus.
Les traitements qui marchent vraiment
Comme on l’a vu il s’agit d’une pathologie sérieuse et pour faire un choix il vaut donc mieux se référer à l’avis des autorités de santé et la communauté scientifique. En l’occurrence la Haute Autorité de Santé estime dans son rapport d’évaluation clinique que seulement 2 alternatives sont réellement efficaces et recommandées en première intention, la pression positive continue et les orthèses d’avancée mandibulaire :
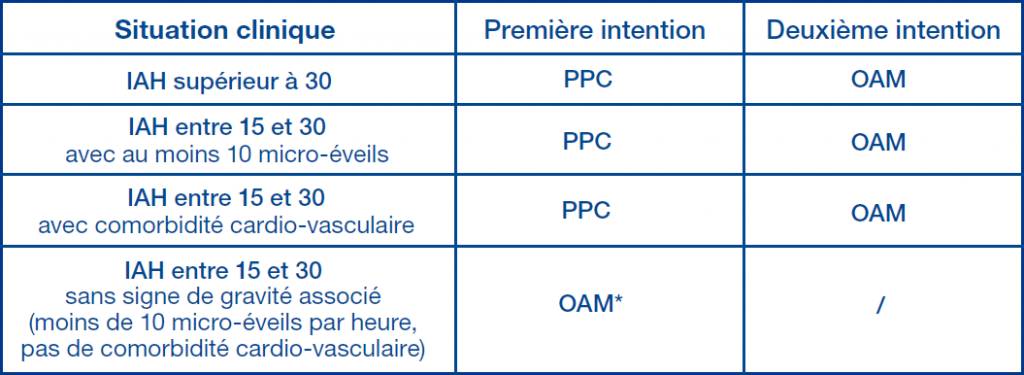
Les dispositifs d’avancement mandibulaire (OAM) réduisent les apnées du sommeil et ses symptômes tels que la somnolence subjective diurne ou les troubles du sommeil durant la nuit. Ils améliorent la qualité de vie, réduisent la pression artérielle et sont recommandés dans le traitement des patients souffrant d’apnée obstructive du sommeil légère à modérée.
Les orthèses d’avancée mandibulaire peuvent être moulées sur mesure par les dentistes, mais cela coûte relativement cher (environ 800€), prend du temps et seuls 5 % des dentistes sont formés pour le réaliser.
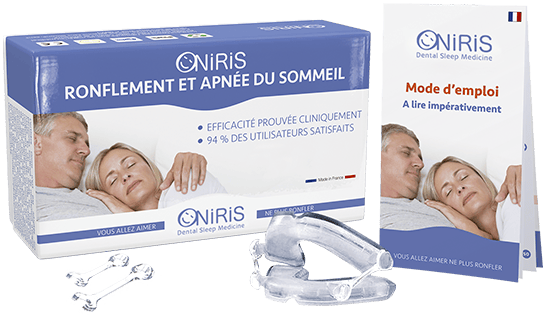
Il existe toutefois une solution : les orthèses d’avancée mandibulaire Oniris. En vente libre pour environ 70€ et existant en plusieurs tailles elles peuvent être réellement personnalisées puisqu’elles sont plongées dans de l’eau bouillante pour pouvoir prendre des empreintes sur mesure. Des études ont pu démontrer qu’elles sont tout aussi performantes que les orthèses sur mesure.
D’autres marques d’orthèses à plonger dans l’eau chaude existent également mais elles n’ont pas fait l’objet d’étude clinique. Leurs résultats sont donc généralement moins bons et elles peuvent entrainer davantage d’effets secondaires inconfortables voir un risque important à long terme. Elles sont donc généralement déconseillées.
L’Appareil à Pression Positive Continue permet de respirer de l’air sous pression dans un masque ce qui dégage les voies respiratoires.
Bien que très efficace, l’Appareil à Pression Positive Continue est très coûteux et contraignant durant la nuit ce qui amène de nombreux patients à abandonner le traitement sur le long terme.
Les traitements qui peuvent être utilisés dans certains cas
En cas d’échec de ces 2 traitements et dans certains cas particuliers d’autres solutions peuvent être proposées.
Une chirurgie du voile du palais ou des amygdales est possible mais uniquement en cas d’hypertrophie de ces tissus.
Les corticostéroïdes intranasaux améliorent le SAOS léger à modéré chez les enfants atteints de rhinite concomitante et/ou d’obstruction des voies respiratoires supérieures due à une hypertrophie adénocapillaire.
Un traitement positionnel pour éviter de dormir sur le dos. Selon la société européenne de respiration il peut entraîner une réduction modérée de l’indice d’apnée – hypopnée (patients plus jeunes, moins actifs et moins obèses), mais il est nettement inférieur à la PPC et l’OAM et ne peut donc être recommandé, sauf chez des patients soigneusement sélectionnés. Cette solution est réservée aux patients passant la majorité de leur sommeil sur le dos ce qui concernerait moins d’une personne sur quatre. L’observance à long terme du traitement de position est faible.
Les solutions à éviter
D’autres solutions doivent être évitées
Les traitements pharmacologiques ne sont pas recommandés et doivent être évités comme les benzodiazépines les opioïdes et le sildénafil.
Les orthèses nasales existent en 2 types. Des dilatateurs nasaux qui permettent d’augmenter l’ouverture des narines. Selon la société européenne de respiration ils ne sont pas recommandés pour réduire le ronflement ou améliorer les troubles de la respiration ou l’architecture du sommeil. Les tubes nasaux permettant de réaliser une intubation par le nez ne sont pas recommandés par les autorités de santé et les sociétés savantes en traitement du ronflement ou de l’apnée du sommeil. Les données sont insuffisantes pour juger de leur intérêt et l’acte d’une intubation nasale peut entrainer des conséquences sérieuses comme des saignements persistants, des réactions inflammatoires et allergiques, de la purulence. L’intubation augmente également le risque d’infection, de sinusite ou de pneumopathie.
Sources :
- Epidémiologie, population à risque et phénotypes cliniques du syndrome d’apnées du sommeil. La Presse Medicale, 46 (2017) 388-394. doi:10.1016/j.lpm.2016.11.002
- Physiopathologie du syndrome d’apnées-hypopnées obstructives du sommeil et de ses conséquences cardio-métaboliques. La Presse Medicale, 46 (2017) 395-403. doi:10.1016/j.lpm.2016.09.008
- Sleep-disordered Breathing and Cancer Mortality, Results from the Wisconsin Sleep Cohort Study. Am J Respir Crit Care Med Vol 186, Iss. 2, pp 190–194, Jul 15, 2012
- Impaired glucose-insulin metabolism in males with obstructive sleep apnoea syndrome Eur Respir J 2003; 22: 156–160
- Sleepiness-Related Accidents in Sleep Apnea Patients. SLEEP, Vol. 23, No. 3, 2000
- https://aasm.org/resources/pdf/sleep-apnea-economic-crisis.pdf
- Young et al. Sleep Disordered Breathing and Mortality. Eighteen-year follow-up of the Wisconsin Sleep Cohort. Sleep 2008 ; 31(8):1071-1078
- Haute Autorité de Santé. Évaluation clinique et économique des dispositifs médicaux et prestations associées pour la prise en charge du syndrome d’apnées hypopnées obstructives du sommeil (SAHOS). Volet 1 : Volet médico-technique et évaluation clinique. Juillet 2014.
- Haute Autorité de Santé. Fiche de bon usage des technologies de santé. Comment prescrire les dispositifs médicaux de traitement du syndrome d’apnées hypopnées obstructives du sommeil chez l’adulte. Octobre 2014.
- J. Randerath*et al. The European Respiratory Society task force on non-CPAP therapies in sleep apnoea .Apnoea. Eur Respir J 2011; 37: 1000–1028
- -G. Brivet. Intubation nasotrachéale : le débat. Réanimation (2014) 23:6-8